STANDARD PRECAUTIONS
(BODY SUBSTANCE ISOLATION/UNIVERSAL PRECAUTIONS)
INTRODUCTION
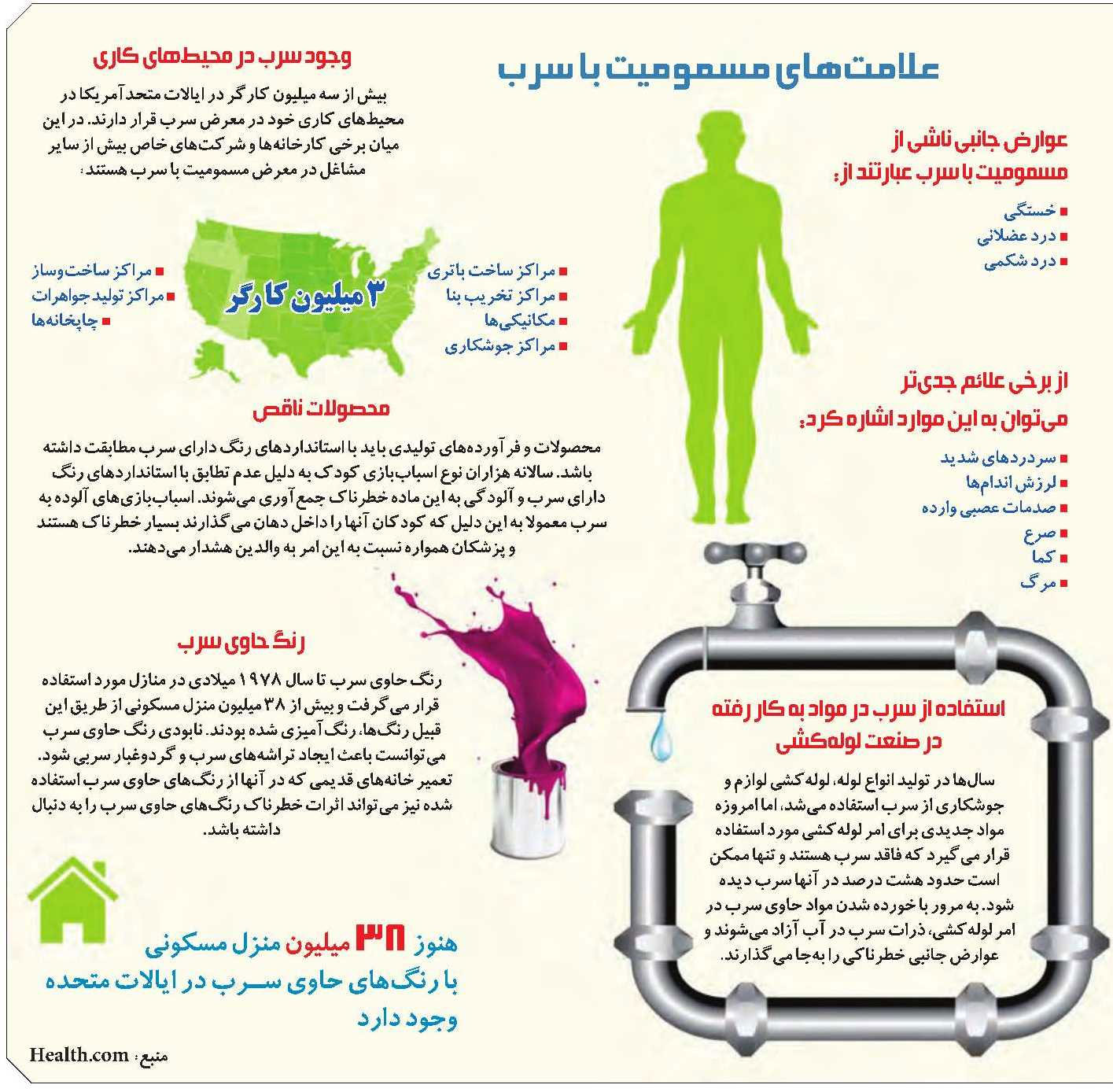
Standard Precautions represents a system of barrier precautions to be used by all personnel for contact with blood, all body fluids, secretions, excretions, non intact skin, and mucous membranes of ALL patients, regardless of the patient's diagnosis. These precautions are the "standard of care." This system embodies the concepts of "Universal Precautions" and "Body Substance Isolation".
Standard Precautions focuses on reducing the risk of transmission of microorganisms. The use of barriers is determined by the care provider's "interaction" with the patient and the level of potential contact with body substances
I. POLICY
A. The purpose is to reduce transmission of infectious agents between
patients, caregivers, and others in the medical center environment, and
to reduce the incidence of nosocomial infections among patients.
B. Hospital departments and clinics will incorporate Standard Precautions
into departmental policies and procedures to be reviewed at least every
two years by that department and the Infection Control Committee.
C. Ongoing education concerning Standard Precautions principles will be
given to newly hired employees involved directly or indirectly in patient
care. Review classes will be provided as needed for dissemination of new
information or for reinforcement upon request of the department manager.
Documentation of training will be maintained by the individual
departments.
D. Standard Precautions will be followed by all personnel and will be based
on the degree of anticipated exposure to body substances. It is the
responsibility of the individual to comply with all isolation precautions.
II. HAND HYGIENE
A. Because nosocomial infections are most frequently spread by contact
and the most common form of contact is hand contact, handwashing
is the most important and most effective means of preventing nosocomial
transmission of organisms.
Employees have a responsibility for maintaining hand hygiene by adhering to specific infection control practices. Artificial fingernail enhancements contribute to nail changes that can increase the risk of colonization and transmission of pathogens to patients. Outbreaks of infections have been traced to the artificial fingernails of health care workers. For those reasons they are prohibited for anyone having patient contact. The natural nails of healthcare workers are to be kept neatly manicured and should not extend past the fingertips. Artificial nail enhancements are not to be worn by anyone who has direct patient contact or staff who handle patient care products. Nail polish is permitted provided it is not chipped. Anything else applied to natural nails other than polish is considered an enhancement. This includes, but is not limited to artificial nails, tips, wraps, appliques, acrylics, gels, and any additional items applied to the nail surface.
B. Indications for Handwashing and Hand Antisepsis include:
1. Before having direct contact with patients.
2. Before donning gloves and performing an invasive procedure.
3. After removing gloves or other personal protective equipment.
4. After contact with body substances or articles/surfaces contaminated
with body substances.
5. After contact with patient's intact skin (e.g. taking a pulse, blood
pressure or lifting a patient).
6. Before preparing or eating food (do not use alcohol gel).
7. After personal contact that may contaminate hands (e.g. covering
sneeze, blowing nose, using bathroom - do not use alcohol gel).
C. Hand Hygiene Products
1. In patient care areas, alcohol gel, liquid or foam soap will be used for
hand hygiene.
2. Alcohol gel hand rub is recommended as the primary hand hygiene
product if hands are not visibly dirty, soiled with proteinaceous
material or visiby soiled with blood or body fluids.
3. Antimicrobial agents, including alcohol gel or soap, are recommended
for use prior to invasive procedures, in critical care units, and for
patients on special organism precautions.
4. Staff with skin sensitivities should consult with Employee Health
regarding the use of alternative hand hygiene products (preferably in
dispenser form).
D. Handwashing Procedure with Liquid or Foam Soap
1. Wet hands first with water.
2. Apply an amount sufficient for lather to cover all surfaces of hands
and wrists.
3. Rub hands together will covering all surfaces of the hands and fingers
with special attention to areas around nails and between fingers for a
minimum of 15 seconds.
4. Rinse well with running water.
5. Dry thoroughly with paper towel.
6. Use paper towel to turn off faucet.
7. Avoid using hot water as repeated exposure to hot water may
increase risk of dermatits.
E. Hand Antisepsis Procudure Utilizing Alcohol Gel
1. Apply to dry hands that are not visibly soiled.
2. Rub hands vigorously to apply gel to all surfaces of hands, fingers
and fingernails, until hands are dry. If hands feel dry after rubbing
hands together for 10 - 15 seconds, insufficient volume of product
was applied.
F. Skin Care
Healthcare workers should use hospital approved hand lotion to minimize
the occurrence of irritant contact dermatitis associated with hand
antisepsis or handwashing.
III. PERSONAL PROTECTIVE EQUIPMENT (PPE)
A. Gloves
Disposable (single use) gloves shall be readily available in patient care
and specimen handling areas.
1. Gloves must be worn for:
a. anticipated contact with moist body substances, mucous
membranes, tissue, and non-intact skin of all patients;
b. contact with surfaces and articles visibly soiled/contaminated by
body substances;
c. performing venipuncture or other vascular access procedures (IV
starts, phlebotomy, in-line blood draws);
d. handling specimens when contamination of hands is anticipated.
2. Don gloves at bedside, immediately prior to task.
3. Replace torn, punctured or otherwise damaged gloves as soon as
patient safety permits.
4. Remove and discard gloves after each individual task involving
body substance contact, before leaving the bedside.
Gloves should not be worn:
* away from the bedside or lab bench
* at the nursing station
* to handle charts, clean linen, clean equipment or patient care supplies
* in hallways or elevators.
5. Perform handwashing or hand antisepsis (per above
indications) as soon as possible after glove removal, or removal
of other protective equipment. Gloves are not to be washed or
decontaminated for reuse (exception: utility gloves)
6. Caution: Gloves do not provide protection from needlesticks or other
puncture wounds caused by sharp objects. Use extreme caution
when handling needles, scalpels, etc.
7. Additional Glove Information:
a. Unsterile gloves: Vinyl and latex gloves are equally effective in
preventing skin contact with microorganisms.
i. Vinyl gloves are used for all activities that require application
of non-sterile gloves. They are used for protection during
routine patient care tasks where cntact with blood and body
fluids is intermittent and episodic.
ii. Nitrile gloves are used for contact with chemotherapy agents,
handling hazardous drugs or chemicals, or prolonged contact
with body fluids where the wearer may not have the opportunity
to change gloves frequently (e.g. some laboratory tasks.)
b. Sterile gloves are available on supply carts in patient care areas
and should be worn when aseptic technique is required.
c. Hypoallergenic and powder-free gloves are available for
individuals who are allergic to latex or powder (request through
manager).
d. Utility gloves (not for direct patient care) used by house keepers,
plumbers, etc. may be decontaminated and reused provided the
integrity of the glove is not compromised. They must be discarded
if cracked, peeling, torn, punctured or show other signs of
deterioration or when their ability to function as a barrier is
compromised.
B. Masks, Eye Protection and Face Shields
Wear masks in combination with eye protection devices (goggles or
glasses with side shields) or chin-length face shields during procedures
that are likely to generate droplets, spray, or splash of body substances
to prevent exposure to mucous membranes of the mouth, nose and eyes.
Masks are also worn to protect personnel from the transmission of
infectious droplets during close contact with the symptomatic patient.
Situations which may increase risk of splash/splatter include the
following:
1. trauma care
2. surgery or delivery of newborn
3. intubation/suctioning/extubation (including code situations)
4. bronchoscopy/endoscopy
5. emptying bedpans/suction canisters into hopper/toilet
6. code blue
7. patient care of coughing patient with suspected infectious etiology
C. Aprons, Gowns, and Other Protective Body Clothing
The appropriate type of garment shall be based on the task and the
degree of exposure anticipated. Gowns are worn to prevent contamination
of clothing and protect the skin of personnel from blood/body fluid
exposure.
1. Wear plastic aprons or gowns during patient care procedures that are
likely to soil clothing with body substances.
2. Wear lab coats in laboratory settings.
3. Remove protective body clothing before leaving the immediate work
area.
4. In surgical or autopsy areas, additional protective attire may include
surgical caps or hoods and shoe covers or boots.
For further information, please refer to Attachment A: Table: "Guidelines
for Use of Personal Protective Equipment".
IV. PATIENT PLACEMENT
A. Private rooms are required for Infection Control reasons for the following
groups of patients:
1. Those who soil the environment with body substances. For example,
children or adults with altered mental status.
2. Those requiring precautions for airborne diseases.
3. Those who are considered to be severely immunosuppressed.
4. Patients with the same infectious disease/organism may be cohorted
(housed in the same room) after consultation with Infection Control.
B. Patients who are currently on isolation precautions for any infection may
not be admitted to the Comfort Care Suites. Any questions regarding
this policy may be addressed to the Department of Epidemiology and
Infection Control.
V. ENVIRONMENT
A. Waste Disposal: Refer to Section 4.10, Waste Management.
B. Spill management/Housekeeping
1. Spills of body substances should be cleaned up promptly. Workers
should wear gloves and use other protective equipment if there is risk
of splash. Encapsulator products may be used to solidify liquid waste
or pickup. Area should then be disinfected with hospital grade
disinfectant/detergent.
2. Broken glass will be handled as stated in Section 3.2, VII, K.
3. Areas not routinely cleaned by Environmental Services personnel shall
be cleaned by department personnel.
a. Work surfaces shall be cleaned and decontaminated after contact
with blood or other potentially infectious materials.
b. Contaminated surfaces shall be cleaned and decontaminated with
an appropriate disinfectant after the completion of procedures;
whenever feasible if the surface work area becomes overtly
contaminated; or at the end of the workshift. A tuberculocidal
disinfectant is required to clean spills of blood or other potentially
infectious materials.
c. Additional cleaning is required for certain precautions (Special
Organism Precautions).
C. Soiled Linen Handling
1. Wear gloves to handle moist or visibly soiled linen.
2. Place soiled linen in plastic laundry bags.
3. Securely close laundry bag when bag is three-fourths full and place
in storage area.
4. Laundry workers must always wear gloves.
D. Food Service
No special trays are needed. After patient use, food trays are sent
directly for cleaning and disinfection.
E. Pediatric Patients
For pediatric patients with C. difficile, rotavirus, or VRE that require
diaper weighing for I & O measurement, a dedicated scale in the patient
room is required.
VI. WORK PRACTICES
A. Eating, drinking, smoking, applying cosmetics and lip balm and handling
contact lenses in any work areas where there is a reasonable likelihood of
occupational exposure is prohibited, e.g. specimens are, at times,
temporarily left at a nurse's station. Prior to the consumption of food or
drink, after handling potentially infectious materials, employees will
remove potentially contaminated PPE, wash hands, and exit the work
area.
B. Food and drink will not be kept in freezers, refrigerators, counter tops,
shelves, and cabinets where blood or other potentially infectious materials
are stored or handled.
C. Procedures which could potentially generate aerosols or other inhalation
hazards shall be performed in a manner that will minimize pathogen
transmission.
D. Emergency ventilation devices, such as Ambu bags, will be readily
available in patient care areas.
VII. HANDLING AND DISPOSAL OF SHARPS
A. SHARPS DISPOSAL IS THE RESPONSIBILITY OF THE USER OF THE
SHARP. SHARPS DISPOSAL MAY BE DELEGATED ONLY TO A
PERSON CURRENTLY PRESENT IN THE ROOM (i.e., NEVER LEFT
FOR ANOTHER PERSON TO DISPOSE OF LATER). THE ONLY
EXCEPTION TO THE DELEGATION POLICY WOULD BE IN THE
SURGICAL SUITE.
B. Puncture-resistant sharps containers shall be readily available in areas
where sharps waste (needle, all syringes, scalpels, glass slides or
pipettes, etc.) may be generated.
1. DO NOT place sharps in the regular trash.
2. Dispose of sharps as close as possible to the point of use.
C. Contaminated needles shall not be recapped or removed from syringes
UNLESS the employee can demonstrate that no alternative is feasible or
patient safety is threatened.
1. If recapping is required, then it shall be performed by mechanical
means or by a one-handed technique.
2. If needle removal is required, use needle removal device on sharps
container or an instrument such as a plastic clamp to distance the
hand from the needle. Disposable clamps are available on supply
carts.
3. When not piercing the skin of the patient, use needleless systems
(for example, when accessing an IV line).
D. Needle clippers and other devices which shear, bend, or break
contaminated needles are prohibited from use.
E. DO NOT OVERFILL sharps containers.
1. Look closely at the sharps container before placing a used sharp
inside to assure that nothing is protruding from the container or that
the container is not overfilled.
2. When sharps container is 2/3 full (to "full" line), close securely,
remove and discard as biohazardous waste, and replace with empty
sharps container.
F. DO NOT place needles, introducers, or other sharps on food trays or
patient bed. DO NOT stick needles into the mattress after use or while
performing a procedure.
G. Surgical instruments with sharp edges (e.g. scalpel) should not be
passed hand-to-hand but should be placed on a neutral surface (e.g. tray
or basin).
H. Reusable Sharps:
1. Reusable sharps will be placed in puncture-resistant containers for
transport.
2. Reusable sharps that are contaminated with blood or other potentially
infectious materials will not be stored or processed in a manner that
requires an employee to reach by hand into the container where these
sharps have been placed.
3. Containers for reusable sharps will be decontaminated before reuse.
4. Each department that handles reusable sharps will have written
procedures for appropriate use. Each department that decontaminates
containers will have written procedures in compliance with the policies
and procedures of Section 6.
I. Sharps Container Safety
1. All sharps containers are marked with the BIOHAZARD SYMBOL.
2. Whenever possible, have sharps container at point of use i.e., patient
area, treatment room. Avoid walking to container with a used sharp.
3. An open, in-use sharps container should never be on the floor, located
under a sink or any other poorly visible area.
J. Sharps Container Placement
1. Mount and/or secure box whenever possible. Use wire racks, counter
holders and other mountings to prevent a loose container from falling
over.
2. Mounting of box with holder should be at a level such that the user can
easily see into the opening where sharps are to be placed.
3. Sharps containers should be kept out of public areas when at all
possible. Public area placement should be limited to only those
required for personnel safety and mounted/placed with public safety
consideration. Children, must be supervised by the adult
accompanying them to prevent an accident.
K. Broken glassware which may be contaminated will not be directly
handled with a gloved or bare hand. It will be handled by mechanical
means (tongs, dust pan and broom). Contaminated broken glass will be
placed in a puncture-resistant container and disposed of as biohazardous
waste.
L. Teeth or bone fragments extracted during surgery that are to be disposed
of will be considered as sharps and handled as such. Disposal of such
teeth or bone fragments will be into a sharps container. Larger bone
pieces will be handled in a manner to minimize accidental cutting and will
be placed in a biohazard box lined with a red bag.
VIII. SPECIMEN HANDLING and TRANSPORT
A. Standard Precautions will be used to obtain, transport, and handle ALL
specimens. It is not necessary to label specimens as biohazardous.
Packaging of specimens to be transported outside of the Medical Center
will be handled as described in "D" below.
B. Specimens of blood or other potentially infectious materials will be placed
in a well sealed primary container and a secondary plastic bag (ziplock)
to prevent leakage during handling, processing, storage, transport or
shipping. During transport, gloves are not required because the specimen
is already in a secondary plastic bag.
Exception: Within each building, blood specimens in vacutainer tubes
may be transported in the phlebotomist's tray without a
secondary container, provided that the exterior of the tube
is not visibly contaminated with blood. If the exterior is
visibly soiled, then it will be wiped clean.
C. Specimens in syringes should be capped off (needle removed) before
transporting to the laboratory. The exception to this is a fine-needle
aspirate.
D. Specimen containers for transport or shipping outside of the immediate
Medical Center will be labeled with the universal biohazard symbol or
color-coded prior to transport.
IX. EQUIPMENT CLEANING, TRANSPORTING AND SERVICING
A. Used equipment will be enclosed in containers or bags to prevent
inadvertent exposure to patients or personnel.
B. Equipment which is contaminated with body substances will be
cleaned/decontaminated if possible prior to transport. If this is not
possible, place equipment in containers or bags and label.
C. If equipment cannot be cleaned/decontaminated, the receiving department
or individual will be notified of that contamination so that adequate
precautions can be taken.
References
Boyce JM. Guideline for Hand Hygiene in Health-Care Settings. MMWR October 25, 2002/51 (RR16):1-44.