استاندارد ها ،راهنمای بالینی و دستور العمل های پرستاری و تعدادی از آخرین مصوبات در سیستم بهداشت و د
از انجاییکه در کمتر وبسایت و یا وبلاگی به استانداردها و دستور العمل ها توجهی شده بر آن شدم تا قسمتی از این استاندار ها و دستور العمل ها را در ادامه بیاورم امیدوارم با درج نظرات و پیشنهادات خود حقیر را در ادامه دادن این مطالب کمک نمایید
با سپاس
- خلاصه الزامات، استانداردها و ضوابط فضای فیزیکی بیمارستان
- راهنماهای بالینی و استانداردهای (تغذیه در یبوست و اسهال)
- راهنماهای بالینی و استانداردهای T._depress (تغذیه درمانی در بیماران مبتلا به افسردگی)
- راهنماهای بالینی و استانداردهای T._bishfaali (تغذیه درمانی در افراد مبتلا به بیماری های روانی. اختلال بیش فعالی)
- اخذ رضایت انجام انژیو پلاستی اولیه در بیمار سکته قلبی حاد
- فرم نظرسنجی پیش نویس استانداردهای اعتباربخشی 1395/3/1
- راهنماهای بالینی و استانداردهای T._kolie_bozorg (رژیم درمانی در بیماران بزرگسال مبتلا به نارسایی کلیه)
- راهنماهای بالینی و استانداردهای T._kholqi_ekhtelal (تغذیه درمانی در افراد مبتلا به بیماری های روانی. اختلالات خلقی)
-
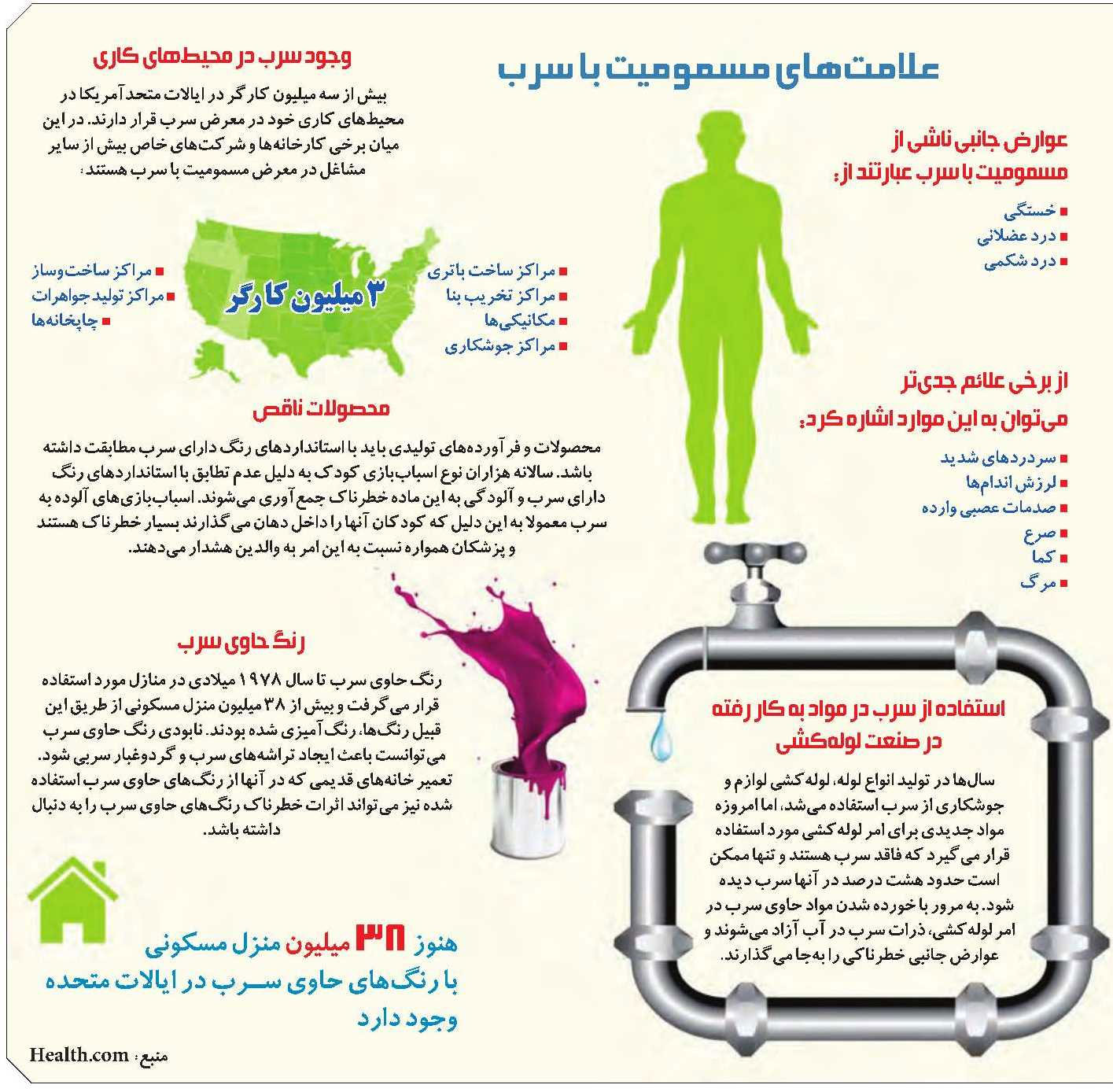
دستورالعمل برخورد با بیمار مبتلا به مسمومیت با سرب
-
راهنماهای بالینی و استانداردهای T._qand_khoon (رژیم درمانی در مبتلایان به اختلال قند خون)
-
راهنماهای بالینی و استانداردهای T._porkhori (تغذیه در بیماران مبتلا به پرخوری عصبی)
-
راهنماهای بالینی و استانداردهای T._qalbi_orooqi (درمان تغذیه ای در بیماران قلبی و عروقی)
- راهنماهای بالینی و استانداردهای T._chaqi_bozorg (کنترل وزن در بزرگسالان مبتلا به اضافه وزن و چاقی)
- پيشنويس استاندارد هاي اعتباربخشي ملي بيمارستان ها سال 1395
- راهنماهای بالینی و استانداردهای T._bimari_tanafosi (حمایت های تغذیه ای در بیماران تنفسی)
-
راهنماهای بالینی و استانداردهای T._sooe_mavad (تغذیه درمانی در بیماران مبتلا به اختلال سوء مصرف مواد)
-
راهنماهای بالینی و استانداردهای T._khordan_ekhtelal (تغذیه درمانی در بیماران مبتلا به اختلالات خوردن)
- راهنماهای بالینی و استانداردهای T._vijeh (حمایت های تغذیه ای در بخش مراقبت های ویژه)
-
راهنماهای بالینی و استانداردهای T._sookhtegi (حمایت های تغذیه ای در سوختگی)
-
راهنماهای بالینی و استانداردهای (خدمات مشاوره تغذیه در سوءتغذیه سالمندان)
-
راهنماهای بالینی و استانداردهای T._shizoferen (تغذیه درمانی در بیماران اسکیزوفرنی)
-
راهنماهای بالینی و استانداردهای T._khordan_ekhtelal (تغذیه درمانی در بیماران مبتلا به اختلالات خوردن)
-
اصلاحيه كدهاي بيهوشي ويرايش دوم كتاب ارزش نسبي خدمات ومراقبتهاي سلامت - ارديبهشت95
-
راهنماهای بالینی و استانداردهای seliak (تغذیه در سوء جذب و سلیاک)
-
راهنماهای بالینی و استانداردهای T._kontrol_vazn_bardari (مشاوره تغذیه و کنترل وزن در دوران بارداری)
-
استاندارد رنگ سيلندر گازهاي طبي
-
راهنماهای بالینی و استانداردهای T._kontorl_vazn.koodak (مشاوره تغذیه در کودکان و نوجوانان مبتلا به اضافه وزن و چاقی)
- راهنماهای بالینی و استانداردهای jarahi_mede (تغذیه در جراحی های معده)
-
راهنماهای بالینی و استانداردهای T._depress (تغذیه درمانی در بیماران مبتلا به افسردگی)
-
راهنماهای بالینی و استانداردهای jarahi_mede (تغذیه در جراحی های معده)
-
راهنماهای بالینی و استانداردهای peptik_zakhm (تغذیه در بیماری زخم پپتیک)
- راهنماهای بالینی و استانداردهای pankras (تغذیه در بیماری های پانکراس)
- راهنماهای بالینی و استانداردهای heart_failure (مدیریت نارسایی مزمن قلبی)
-
راهنماهای بالینی و استانداردهای roode_sandrom (تغذیه در بیماری های التهابی روده و سندرم روده تحریک پذیر)
- راهنماهای بالینی و استانداردهای vizit._nozad (ویزیت در منزل پس از زایمان برای نوزاد)
- راهنماهای بالینی و استانداردهای CML (لوسمی میلوئیدی مزمن)
- راهنماهای بالینی و استانداردهای riflax_mede (تغذیه در بیماری ریفلاکس معده به مری)
- راهنماهای بالینی و استانداردهای Electro_acupuncture (تحریک الکتریکی سوزن در نقاط طب سوزنی)
- راهنماهای بالینی و استانداردهای 5-Low_vision_(a) (درمان کم بینایی به کمک وسایل کمک بینایی ساده مثل ذره بین)
- راهنماهای بالینی و استانداردهای kidney cancer (سرطان کلیه)
- راهنماهای بالینی و استانداردهای prostate (سرطان پروستات)
- راهنماهای بالینی و استانداردهای CML (لوسمی میلوئیدی مزمن)
- راهنماهای بالینی و استانداردهای cataract (تشخیص و درمان کاتاراکت بالغین)
- راهنماهای بالینی و استانداردهای Moxibustion (آتش زدن گیاه موکسا برای خواص درمانی)
- راهنماهای بالینی و استانداردهای 4-_Spectacle_Repair_&_Adjusting (تعمیر و تنظیم عینک)
- راهنماهای بالینی و استانداردهای Diabetic_Retinopathy (رتینوپاتی دیابتی)
-
Limited (ویزیت محدود اورژانس)
-
راهنماهای بالینی و استانداردهای Stone_Massage (سنگ درمانی با روغن مخصوص)
-
دستورالعمل استانداردهاي استفاده از گازهاي طبي
- تاريخچه موارد مرگ مادر استان و كشور با توضيحات آموزشي
Maternal mortality- 2 (42 case)
Maternal mortality- 3 (119 case)
- دستورالعملهای رسیدگی به اسناد سرپایی
بخش یک
بخش دو
- دستورالعمل نظام نوين اداره بيمارستانها
- دستورالعمل هاي پرداخت مبتني برعملكرد
-
دستور العمل پيشگيري از ترومبوآمبولي- ويرايش دوم 1395/01/22
- آخرين ويرايش كتاب ارزش نسبي ومراقبتهاي سلامت -26 فروردين 95
-
راهنماهای بالینی و استانداردهای pish_az_bardari (مراقبت های پیش از بارداری)
- جداول کارانه نظام نوین اداره بیمارستان ها
- مصوبات مورخه 1394.03.11 شورای برنامه ریزی و نظارت بر توزیع درآمد اختصاصی
-
مصوبات مورخه 1394.05.10 اجلاس روسای دانشگاه های علوم پزشکی
ابلاغ مصوبات اجلاس روسای دانشگاه های علوم پزشکی
با سپاس فراوان از اینکه با ثبت نظرات خود حقیر را در مدیریت وبلاگ یاری می رسانید